Subiect 11
1. hormoni peptidici sunt sintetizate, precum și alte proteine în timpul translației a aminoacizilor. Unii hormoni peptidici - sunt peptide scurte; de exemplu, tirotropinei hormon hipotalamus - liberin - tripeptidă. Cei mai multi hormoni pituitare anterioare - glicoproteine.
Unii hormoni peptidici sunt produse de gene comune (Fig. 11.3). Majoritatea hormoni polipeptidici sunt sintetizate ca precursori inactivi - preprohormon. Formarea hormonilor activa se produce prin proteoliză parțială.
2. Insulina - polipeptidă constând din două lanțuri de polipeptide. Un lanț cuprinde 21 resturi de aminoacizi cu catenă V - 30 resturi de aminoacizi. Ambele lanțuri sunt interconectate prin două punți disulfidice. Insulina molecula conține, de asemenea, o punte disulfidică intramoleculară într-un lanț.
Insulina biosinteză începe cu formarea precursorului inactiv, preproinsulină și proinsulina, care prin proteoliză secvențială transformată în hormon activ. Preproinsulină biosinteză începe cu formarea peptidei semnal pe poliribozomilor, asociat cu reticulul endoplasmic. semnal
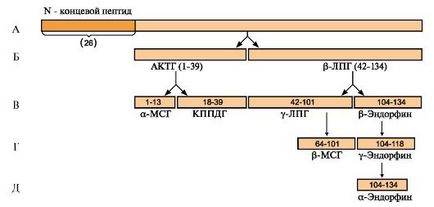
A - POMC (proopiomelanocortină) este sintetizat în anterioare și lobii intermediare ale hipofizei si in alte tesuturi (intestin, placenta). Lanțul polipeptidic este format din 265 de resturi de aminoacizi; B - după scindarea lanțului de semnal peptidic-polipeptida N-terminală este scindată în două fragmente: ACTH (39 aa) și # 946; -lipotropin (aa 42-134); B, D, E - educația are loc în continuare proteoliza # 945; - și # 946; -MSG (hormon stimulator al melanocitelor) și endorfinele. KPPDG - hormon hipofizar kortikotropinopodobny intermediar. Prelucrarea POMC in anterior si lobii pituitari intermediare procedează în mod diferit, pentru a forma seturi diferite de peptide
peptida pătrunde în lumenul ER reticulul endoplasmic și direcționează un lanț polipeptidic în creștere. După terminarea sintezei peptidei semnal preproinsulinei este scindată (Fig. 11.4).
Proinsulina (resturi de acid 86 aminoacizi) intră în aparatul Golgi, unde acțiunea proteazelor specifice clivate la mai multe site-uri pentru a forma insulina (51 de resturi de aminoacizi) și peptidă C care constă din 31 de resturi de aminoacizi. Insulina și C-peptid în cantități echimolare incluse în granule secretoare. Insulina Granulele se leagă cu zinc, formând dimeri și hexameri. Granulele mature fuzioneze cu membrana plasmatică, și insulină și peptidă-C sunt secretate în fluidul extracelular rezultat exocitoza. După secreție în insulină din sânge oligomeri se descompun. Timpul de înjumătățire plasmatică al insulinei în plasmă este de 3-10 minute, C-peptid - aproximativ 30 de minute. Degradarea insulinei se produce sub acțiunea enzimei insulinase în principal în ficat și într-o măsură mai mică - în rinichi.
stimulator major al secreției de sinteza si insulina este glucoza. secreția de insulină este de asemenea îmbunătățită prin anumiți aminoacizi (în special lizină și arginină), corpilor cetonici și acizi grași. Adrenalină, somatostatina și unele peptide gastrointestinale inhibă secreția de insulină.
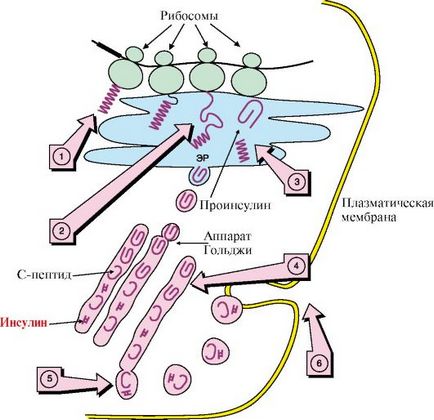
1 - sinteza lanțului polipeptidic al proinsulinei; 2 - sinteza are loc pe poliribozomilor atașat la suprafața exterioară a membranei ER; 3 - peptidă semnal este scindată la terminarea sintezei lanțului polipeptidic și proinsulina se formează; 4 - proinsulina este transportat de la ER la aparatul Golgi și este împărțit în insulină și peptidă-C; 5 - Insulina și C-peptid sunt incluse în granulele secretoare și sunt eliberate prin exocitoză (6); ER - reticulului endoplasmatic; N - terminală a moleculei;
3. Glucagon - polipeptidă cu un singur lanț care constă din 29 de resturi de aminoacizi. glucagon biosinteză are loc în # 945 de celule p insulelor Langerhans de la un precursor inactiv preproglucagonului care este un rezultat al proteolizei parțiale este convertită în hormonul activ. Glucoza si insulina suprima secreția de glucagon; Mulți compuși, inclusiv aminoacizi, acizi grași, neurotransmițători (adrenalină), stimulează. hormon timp de înjumătățire de
5 minute. In ficat, glucagon se degradează rapid prin acțiunea proteazelor specifice.
4. hormon de creștere este sintetizat ca un somatotrofe prohormoni în celule care sunt cele mai numeroase în hipofiza anterioară. hormon de creștere la toate speciile de mamifere este odnotsepo-
peptida Chechnev cu o greutate moleculară de 22 kDa care constă din 191 resturi de aminoacizi și având două legături disulfidice intramoleculare. secreția hormonului de creștere este un caracter pulsatoriu la intervale de 20-30 de minute. Una dintre cele mai mari vârfuri observate la scurt timp după care se încadrează adormit. Sub influența diferiți stimuli (exerciții fizice, foame, alimente bogate în proteine, arginina amino acid), chiar și în nivelurile non-crestere de hormon de creștere adult în sânge poate crește la 30-100 ng / ml. Regulament al sintezei și secreției de hormon de creștere se face de mai mulți factori. Efectul stimulator primar a somatoliberin principal de frânare - somatostatina hipotalamic.
5. Iodtironiny sintetizat ca parte a unei proteine - tiroglobulina (Tg)
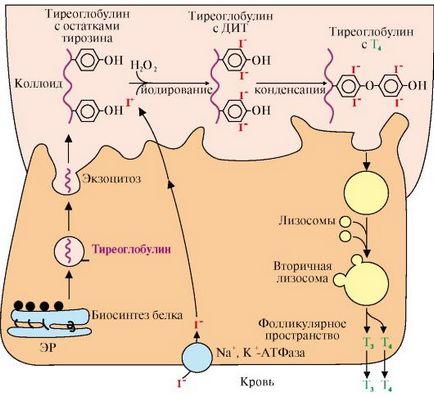
ER - reticulului endoplasmatic; DIT - diiodothyronine; Tr - tiroglobulina; T3 - T4 triiodotironina - tiroxina. Tiroglobulină este sintetizat pe ribozomi vine mai târziu în complexul Golgi, urmat de coloid extracelular, unde este stocat și unde iodurarea resturile de tirozină. Formarea iodotironine are loc în mai multe etape: transportul de iod în celulele tiroidiene, oxidarea iod este iodată iodotironine de educație resturi de tirozină, iodotironine de transport în sânge
Tiroglobulină - glicoproteina conține 115 resturi de tirozină, este sintetizată în partea bazală a celulei și este stocată în coloidul extracelular, unde iodurarea resturilor tirozil și formarea iodotironine.
Sub acțiunea thyroperoxidase oxidat iod reacționează cu resturile de tirozină la monoiodtironinov (MIT) și diiodothyronine (DIT) formează. Două molecule sunt condensate pentru a forma un T4 DIT. și MIT și DIT - cu formarea de T3. Yodtireoglobulin transportat în celulă prin endocitoză și enzime lizozomale, hidrolizat cu eliberarea de T3 și T4 (Fig. 11.6).
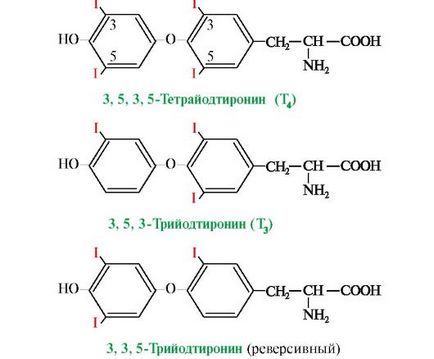
T3 este principala formă iodotironine biologic active; afinitatea pentru receptorul celulelor țintă este de 10 ori mai mare decât cea a T4. În țesuturile periferice, așa-numita „inversare“ formă T3 parte, ca urmare a deiodination T4 pe atomul de carbon al cincilea. care este aproape în întregime lipsit de activitate biologică
De iodotironine sânge sunt legați formează în combinație cu proteina de legare tiroxina. Doar 0,03% și 0,3% T4 T3 sunt într-o stare liberă. Activitatea biologică iodotironine datorate fracțiunii libere. Proteinele de transport servesc ca un fel de depozit, care poate furniza o cantitate suplimentară de hormoni liberi. Sinteza și Secreția iodtironinov reglat de sistemul hipotalamo-hipofizar
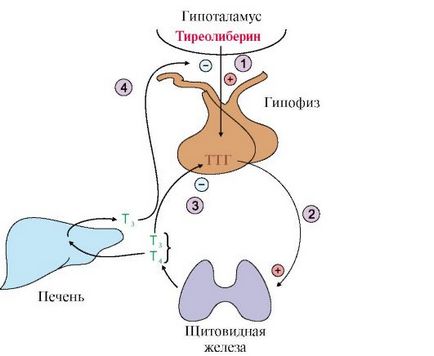
1 - tirotropina-liberin stimulează eliberarea de TSH; 2 - TSH stimulează sinteza și secreția de iodotironine; 3, 4 - iodtironiny inhibă sinteza și secreția de TSH
Iodothyronine reglementa procesele de două tipuri:
• creșterea și diferențierea țesuturilor;
6. Corticosteroizii. precursor comun al tuturor corticosteroizilor este colesterolul. Sursa de colesterol pentru sinteza esterilor corticosteroizilor acestora sunt primite într-o cușcă constând din LDL, sau depozitate în celulă. Eliberarea de colesterol din esterii săi și a stimulat sinteza corticosteroizilor corticotropinei. reacțiile de sinteză cortizol apar în diferite compartimente ale celulelor din cortexul suprarenal (vezi. Fig. 11.12). In sinteza corticosteroizilor a produs mai mult de 40 de metaboliți care diferă în structură și activitate biologică. Principalii corticosteroizi au o activitate hormonală pronunțată sunt cortizol - principalul reprezentant al grupului de glucocorticoizi, aldosteronului - mineralocorticoizi principal și androgeni.
În prima etapă a sintezei de conversie corticosteroizi se produce colesterolului în pregnenolon prin scindarea fragmentului lanțului lateral 6-carbon a colesterolului și oxidarea atomului de carbon C20. Pregnenolonă este transformat la progesteron - precursor steroid C21 - cortizol si aldosteron - si steroizi C19 - precursori androgeni. Cum anume steroid ar fi produsul final depinde de setul de enzime din secvența de reacții celulare și hidroxilare (Fig. 11.8).
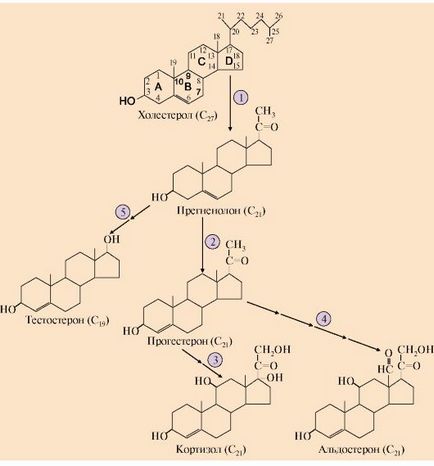
1 - conversia colesterolului în pregnenolon; 2 - formarea de progesteron;
3-hidroxilarea progesteron (17-21-11) și formarea de cortizol;
4 - hidroxilarea progesteron (21-11) și formarea de aldosteron;
5 - cale de sinteza de androgeni
hidroxilarea primar al progesteronului 17-hidroxilază, urmată de 21- și 11-hidroxilazei are ca rezultat sinteza de cortizol. Reacția cu formare de Aldosteron includ hidroxilarea progesteron primul 21-hidroxilaza, urmat de 11-hidroxilaza (vezi. Fig. 11.8). Rata sintezei și secreției de cortizol este reglat de sistemul hipotalamo-hipofizo pentru mecanism de feedback negativ (Fig. 11.9).
hormonii steroidieni sunt transportate in complexul sanguin cu proteine specifice de transport.
hormoni catabolice ale cortexului suprarenal are loc în principal în ficat. Aici reacțiile hidroxilare, oxidare și
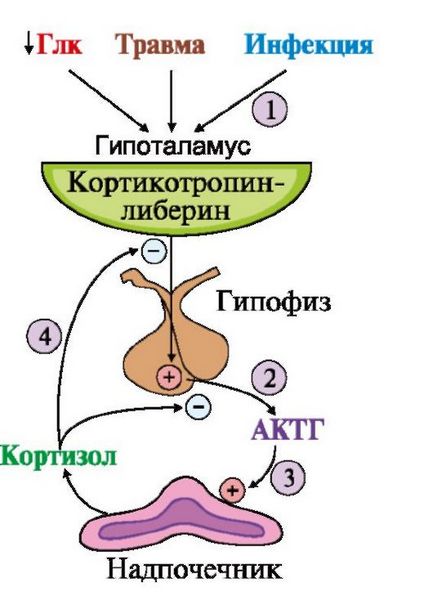
1 - Stimularea sintezei liberina corticotropinei; 2 - kortikotropinliberin stimulează sinteza și secreția de ACTH; 3 - ACTH stimulează sinteza și secreția de cortizol; 4 - inhibă secreția de ACTH, cortizol și corticotropinei
hormoni de recuperare. corticosteroizi Produse catabolism (cu excepția corticosteron și aldosteron) excretați în urină sub formă de 17-cetosteroizi. Aceste produse metabolice se disting în principal sub formă de conjugate cu acid glucuronic și acid sulfuric. La bărbați 2/3 cetosteroizi formate de corticosteroizi si 1/3 - datorita testosteronului (totala de 12-17 mg pe zi). La femei, 17-cetosteroizi sunt formate în principal din cauza corticosteroizi (7-12 mg pe zi).